Яка реабілітаційна допомога доступна українцям?
Повномасштабне військове вторгнення та регулярні масовані обстріли російською федерацією цивільної інфраструктури України стали значним викликом для всієї медичної системи. Кількість людей, які після стабілізації стану та лікування потребують реабілітації, збільшується чи не щодня, тож повернення постраждалих до повноцінного, активного життя – один із головних пріоритетів Міністерства охорони здоров’я.
Щоб реабілітаційна допомога стала доступнішою, наприкінці 2022 року Програму медичних гарантій розширили новими пакетами: «Реабілітаційна допомога дорослим та дітям в стаціонарних умовах» та «Реабілітаційна допомога дорослим та дітям в амбулаторних умовах». Людина, яка потребує комплексного відновлення – може самостійно обрати один із медичних закладів, законтрактованих НСЗУ, за даними пакетами. При цьому, послуги з реабілітації – доступні й безоплатні, та повністю покриваються Національною службою здоров’я України в рамках Програми медичних гарантій.
Амбулаторна реабілітація передбачає наступний перелік безоплатних послуг:
- реабілітаційне обстеження лікарем фізичної та реабілітаційної медицини та фахівцями з реабілітації – членами мультидисциплінарної реабілітаційної команди;
- встановлення діагнозу та складання індивідуального реабілітаційного плану, програми реабілітаційної терапії;
- визначення прогнозу за результатами реабілітаційного обстеження для планування подальшого реабілітаційного маршруту пацієнта;
- моніторинг клінічного стану і коригування реабілітаційного плану за потреби;
- реабілітаційна допомога;
- підбір, налаштування та навчання користування допоміжними засобами реабілітації;
- психологічна допомога;
- консультації лікарів;
- навчання пацієнтів, членів родини або доглядачів особливостям догляду;
- оформлення довідок, формування медичних висновків про тимчасову непрацездатність та направлень на медико-соціально-експертну комісію та/або лікарсько-консультативну комісію тощо.
Повний перелік послуг за даним пакетом можна знайти на сайті НСЗУ (пункт 40).
В рамках реабілітації у стаціонарних умовах кожен пацієнт може розраховувати на наступні послуги:
- реабілітаційне обстеження лікарем фізичної та реабілітаційної медицини, іншими спеціалістами і фахівцями з реабілітації;
- складання індивідуального реабілітаційного плану та програми реабілітаційної терапії;
- моніторинг клінічного стану й коригування реабілітаційного плану за потреби;
- лабораторні та інструментальні обстеження;
- консультації лікарів інших спеціальностей;
- надання реабілітаційної допомоги одночасно за кількома напрямами;
- цілодобовий медсестринський догляд;
- психологічна допомога;
- своєчасне знеболення на всіх етапах реабілітації;
- лікарські засоби з Національного переліку основних лікарських засобів, медичних виробів та витратних матеріалів відповідно до галузевих стандартів у сфері охорони здоров’я;
- харчування в стаціонарних умовах.
Повний перелік послуг за даним пакетом можна знайти на сайті НСЗУ (пункт 38).
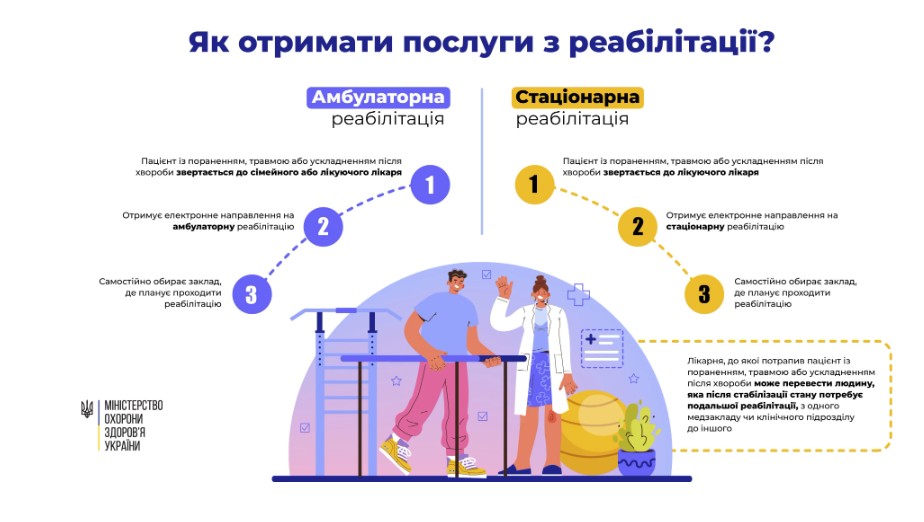
Механізм отримання реабілітаційної допомоги
Безоплатні медичні послуги зі стаціонарного чи амбулаторного відновлення може отримати будь-яка людина. Незалежно від статі, віку та соціального статусу. При цьому, вибір лікарні – за пацієнтом.
Під потреби людини, в залежності від важкості травми чи хвороби є дві форми реабілітаційної допомоги:
- стаціонарна – коли пацієнт цілодобово перебуває в медичному закладі;
- амбулаторна – коли пацієнт приходить у заклад у певний визначений час.
Для отримання послуг у межах пакету з реабілітації в амбулаторних умовах, достатньо електронного направлення від вашого сімейного чи лікуючого лікаря.
Якщо людина з певним захворюванням або травмою потрапляє до лікарні та потребуєте стаціонарної реабілітації в післягострому періоді, то її можуть перевести з одного медичного закладу чи клінічного підрозділу до іншого. Також послугу зі стаціонарної реабіліації можна отримати за електронним направленням. Його має право формувати виключно лікуючий лікар. Спеціалізація фахівця, який створює направлення – залежить від захворювання або травми пацієнта.
Після отримання електронного направлення на стаціонарну чи амбулаторну реабілітацію – можна самостійно обрати медзаклад, в якому бажаєте отримати відповідні послуги. Щоб це зробити:
- зайдіть на сайт Національної служби здоров’я України;
- натисніть на посилання «Карта місць надання послуг за договорами з деталізацією за групами послуг»;
- оберіть область та населений пункт;в полі «Група послуг» клікніть на 53 пункт «Реабілітаційна допомога дорослим і дітям у стаціонарних умовах» або 54 пункт «Реабілітаційна допомога дорослим і дітям у амбулаторних умовах».
Якщо робота з сайтом здається вам складною та незручною – просто зателефонуйте за номером НСЗУ 16-77 та отримайте розгорнуту довідку про заклади, які надають відповідні послуги.
Довідково:
Стаціонарна реабілітаційна послуга за одним напрямом реабілітації має продовжуватись мінімум 14 днів із тривалістю процедур від 3 годин на день. За двома напрямами та більше – понад 21 день.
Амбулаторна реабілітація передбачає понад 14 днів інтенсивних занять, що мають тривати більше 1 години на добу.
Кожен пацієнт, в залежності від важкості травми, може отримати від 2 до 8 реабілітаційних циклів впродовж року.
Що таке мультидисциплінарна реабілітаційна команда та які фахівці до неї входять?
Реабілітація – комплексний процес, у якому неможливо обмежитись лише одним спеціалістом. Для ефективного психологічного та фізичного відновлення людини потрібна багатопрофільна команда людей, об’єднаних спільною метою. З цілої плеяди різних вузькопрофільних фахівців формуються мультидисциплінарні команди, які потім надають реабілітаційну допомогу високого та середнього обсягу в гострому, післягострому чи довготривалому періодах. В цьому контексті, слід зазначити, що професії «реабілітолог» не існує, як не існує й однієї, універсальної пігулки від всіх хвороб.
Згідно із Законом України «Про реабілітацію у сфері охорони здоров’я» до складу мультидисциплінарної реабілітаційної команди входять:
- лікарі фізичної та реабілітаційної медицини, які очолюють команду, відповідають за організацію її роботи і виконання індивідуального реабілітаційного плану;
- фізичні терапевти, які не є лікарями, але допомагають, наскільки це можливо, відновити рухові функції організму;
- ерготерапевти — спеціалісти, що відновлюють побутові, соціальні, робочі навички людини після травми;
- терапевти мови і мовлення;
- протезисти-ортезисти;
- психологи, психотерапевти;
- сестри медичні з реабілітації;
- асистенти фізичних терапевтів та ерготерапевтів.
Основне завдання такої команди – максимальне відновлення психічних та фізичних функцій людини. Бо саме вона та її потреби в центрі уваги. Як короткотривалі так і довгострокові цілі реабілітації встановлюються та підлаштовуються під індивідуальні потреби кожного пацієнта. Спочатку мультидисциплінарна команда їх аналізує з різних кутів, а потім опрацьовує на максимальному рівні своїх професійних можливостей.
Що таке справжня реабілітація?
Серед багатьох людей досі доволі поширена думка, що реабілітація після травм полягає в санітарно-курортному лікуванні. Втім, це не так. Грязі, басейни й електрофорез можуть коштувати значних грошей, але не допоможуть відновити втрачені рухові чи мовленнєві функції. Справжня доказова реабілітаційна допомога передбачає тісну співпрацю мультидисциплінарної команди фахівців із пацієнтом за індивідуально складеним планом відновлення.
Електрофорез, «лікувальні» грязі та «цілюща» мінеральна вода не мають жодного стосунку до доказової, пацієнтоорієнтованої реабілітаційної допомоги. Описане явище – так звана «пасивна реабілітація», коли пацієнт нічого не робить, лежить у ванні чи гріється під електрофорезом. Дехто може переконувати вас, що це нібито сприяє відновленню рухові функції. Втім, доведеної ефективності та наукового підґрунтя дані методи не мають. В іноземних джерелах, дослідники нерідко називають такі підходи «wishful thinking», коли бажане видають за дійсне. Тепло від електрофорезу – це, звісно, дуже приємно, але м’язи, які припинили працювати внаслідок поранення чи травми в такий спосіб не відновити. Недієвими також прийнято вважати гідромасаж та магнітотерапію.
Головне, що слід розуміти, – лежачи або сидячи пацієнт не досягне жодних результатів у реабілітації. Процес комплексного відновлення людини – це, перш за все, рух. Реабілітація не дорівнює тисячам гривень, витраченим на санаторно-курортне лікування. Психологічне та фізичне відновлення – наполеглива та чітко структурована робота пацієнта з групою фахівців. Причому, інколи, досить довга і складна. Відновлення втрачених внаслідок травми функцій – кропітка праця за складеним індивідуальним реабілітаційним планом через піт, біль та «не можу».
Робота з людиною, яка потребує реабілітації, повинна починатись із моменту її потрапляння до лікарні. В ідеалі, після стабілізації стану, біля ліжка пацієнта мають з’явитись лікар із фізичної та реабілітаційної медицини, психолог, фізичний терапевт і ерготерапевт. Втім, даний сценарій не завжди спрацьовує. Це, переважно, пов’язано з помилковим розумінням сучасного підходу до реабілітації, як з боку деяких лікарів, так і зі сторони окремих пацієнтів.
Дана галузь – лише почала процес трансформації від недієвих радянських до найкращих світових практик. Тож і досі можна натрапити на лікарів із застарілими поглядами, які вважають, що для повноцінного відновлення людини достатньо апаратної фізіотерапії. Звісно, в таких підходів немає не лише науково доведеної ефективності, а й фінансового забезпечення від Національної служби здоров’я України.
Також, інколи, окремі спеціалісти побоюються починати реабілітацію занадто рано через ризик виникнення ускладнень. Хоча мізерна вірогідність виникнення відповідних проблем і існує, їм легко запобігти. Для цього лікарі фізичної та реабілітаційної медицини, фізичні терапевти й ерготерапевти ретельно обслідують пацієнта та визначають оптимальний обсяг і інтенсивність відновлювальних занять.
В окремих випадках, сама людина може вважати, що пасивні методи терапії їй підходять більше. Проте найкращий та найефективніший метод відновлення – це активна реабілітація, тобто рух. Й альтернативи не існує. Бо впроваджений в Україні комплекс заходів, спрямованих на відновлення здоров’я, функціонального стану, здатності до самообслуговування і працездатності пацієнтів ґрунтується на найкращих світових практиках. Подібні доказові підходи застосовують навіть у найпрогресивніших в напрямку реабілітації країнах – Швеції і Сполучених Штатах Америки.
Довідково:
В нашій країні доказова реабілітаційна допомога надається мультидисциплінарними реабілітаційними командами медичних закладів відповідно до Закону Про реабілітацію в сфері охорони здоров’я.
Де можна отримати реабілітаційну допомогу?
Мультидисциплінарні команди фахівців із реабілітації по всій країні готові в будь-який момент надати послуги з комплексного відновлення людини. При цьому, маршрут пацієнта – простий і зрозумілий. Реабілітаційна допомога – доступна та безоплатна й повністю покривається Національною службою здоров’я України в рамках Програми медичних гарантій.
Після отримання електронного направлення на стаціонарну чи амбулаторну реабілітацію ви можете самостійно обрати медзаклад, в якому бажаєте отримати відповідні послуги. Щоб це зробити:
- зайдіть на сайт Національної служби здоров’я України;
- натисніть на посилання «Карта місць надання послуг за договорами з деталізацією за групами послуг»;
- оберіть область та населений пункт;
- в полі «Група послуг» клікніть на 54 пункт «Реабілітаційна допомога дорослим і дітям у амбулаторних умовах» або 53 пункт «Реабілітаційна допомога дорослим і дітям у стаціонарних умовах».
Якщо робота з сайтом здається вам складною та незручною – просто зателефонуйте за номером НСЗУ 16-77 та отримайте розгорнуту довідку про заклади, які надають відповідні послуги.
Людиноцентрична модель реабілітаційної допомоги
Пацієнтоцентричність передбачає планування та проведення реабілітації з урахуванням потреб, можливостей та побажань пацієнта, якому надається реабілітаційна допомога. Він, його законний представник чи члени сім’ї можуть брати безпосередню участь у розробці, реалізації та внесенні змін до індивідуального реабілітаційного плану.
Це означає, що лікарі фізичної та реабілітаційної медицини при складанні «дорожньої карти» реабілітації, в першу чергу, спираються на конкретні потреби пацієнта. Наприклад, його бажання кермувати автомобілем, малювати чи просто обійняти рідних. В залежності від мети – складається план інтенсивних занять, спрямованих на досягнення поставленої мети. Таким чином, пацієнт стає вмотивованим членом реабілітаційної команди, який працює на чітко визначений результат.
Періоди надання реабілітаційної допомоги
Модель реабілітаційної допомоги передбачає такі періоди: гострий, післягострий та довготривалий. Гострий період починається з моменту появи (виявлення) гострого стану або отримання травми. Упродовж цього періоду надається медична допомога та починає надаватися реабілітаційна.
Післягострий період починається відколи людина не потребує цілодобового догляду лікаря-спеціаліста або якщо в неї за всіма протоколами діагностують стан здоровʼя з хронічним перебігом. Довготривалий реабілітаційний період починається, коли у людини виявляють обмеження повсякденного функціонування або хронічний перебіг хвороби, що прогресує та потребує певних заходів для досягнення та підтримки оптимального процесу життєдіяльності.
Насправді ж, 24-72 години після стабілізації стану пацієнта – найкращий час для початку реабілітації. Чому це настільки важливо? Наше тіло потребує постійних навантажень. Якщо людина після поранення тривалий час перебуває в знерухомленому стані, тривалість відновлення може зрости, а його ефективність зменшитись. Це обумовлено тим, що відсутність рухової активності негативно впливає, як на м’язи так і на психоемоційний стан людини.
Обладнання реабілітаційних центрів
Яким є повністю укомплектоване обладнанням реабілітаційне відділення? Що з обладнання має бути наявним у закладі/відділенні, що надає реабілітаційну допомогу? Що використовувати в роботі? Яке обладнання забезпечить активну доказову реабілітацію та відновлення функцій організму?
Такі питання регулярно виникають у керівників закладів, лікарів та фахівців з реабілітації, які мають розуміти, що закуповувати та чим облаштовувати свої відділення. Таке питання також цікавить благодійників, які хочуть допомагати закладам із забезпеченням обладнанням.
Міністерство охорони здоров’я України сформувало примірний табель обладнання, яке має бути у стаціонарних реабілітаційних відділеннях.
Табель містить детальний опис кожного функціонального кабінету (як він має бути укомплектований), та кожного виду обладнання чи предмету вжитку (яким стандартам воно має відповідати).
Ось тільки деяке обов’язкове обладнання і предмети, які мають бути в реабілітаційному відділенні:
Електричний підйомник, мінімум три стільця колісних і дві дошки для переміщення на них, спеціалізовані стільці, побутові предмети комфорту до кожного ліжка. Це мінімальний набір обладнання для пересування пацієнтів, а також занять фізичною терапією.
Медичні ліжка, конструкція яких передбачає коліщатка з гальмами і можливість регулювати положення пацієнта, з обов’язковими знімними поручнями. Будь-які інші ліжка не відповідають потребам реабілітаційного відділення.
У приміщенні фізичної терапії мають бути спеціалізовані бруси, сходи, платформи, кушетки, стельові підйомники для фіксації пацієнтів під час тренувань ходьби, бігова доріжка, шведська стінка – для розвитку і відновлення рухливості тіла пацієнтів. Головним завданням всіх цих предметів є відновлення ходьби та мобільності людини.
Для кімнати ерготерапії потрібні різноманітні бандажі, накладки, ремені для роботи з руками пацієнтів, пристрої для застібання гудзиків, одягання шкарпеток, динамометр, пінчметр (ручний динамометр), набір тестів та пазлів для розвитку чутливості кистей та пальців, терапевтичний пластилин. Все це допомагає розвивати чутливість м’язів рук: положень кисті, рухливість, гнучкість та силу пальців, а отже відновлює здатність людини до самообслуговування та побутових дій
У кабінеті мови і мовлення має бути планшет для занять з пацієнтом, тематичні набори карток, комунікативні кнопки із позначками «так» і «ні» — для розвитку мовлення. Також, тут мають бути дошки, трубки для тренування жування і кусання, спеціальний посуд для модифікованої їжі і пиття.
Для кабінету асистивних технологій — ортези, милиці різних видів, ходунки, крісла-каталки, пояси для переміщення пацієнтів та повний набір інструментів лікарям.
Повний перелік обладнання для реабілітаційних відділень, затверджений наказом МОЗ № 995 від 31 травня 2023, шукайте за цим посиланням.
Як бачите, тут немає ванн та приладів для електрофорезу, тож у відділенні активної реабілітації вони не потрібні.
Як отримати допоміжні засоби реабілітації без проходження МСЕК та встановлення групи інвалідності?
Милиці, крісла колісні, протези та ортези – невід’ємна технічна складова ефективної реабілітації пацієнтів, які виписуються із медзакладів після отримання послуг за пакетами медичних гарантій. Враховуючи ріст кількості людей, які потребують якісної реабілітації, алгоритм отримання допоміжних засобів реабілітації (далі – ДЗР) із початку 2023 року значно спрощено.
Якщо раніше для одержання ДЗР у тривале користування потрібно було проходити крізь нещадні бюрократичні жорна, медико-соціальну експертну комісію та процедуру встановлення інвалідності, то зараз – це все в минулому. Сьогодні будь-який пацієнт, який проходить реабілітацію, може отримати всі необхідні асистивні технології безоплатно – прямо в медзакладі.
Сам процес визначення потреби людини в ДЗР – простий і швидкий. Він починається ще на першому етапі роботи з пацієнтом – під час первинного обстеження, яке проводить мультидисциплінарна реабілітаційна команда. Ця інформація обов’язково фіксується в індивідуальному реабілітаційному плані, поряд із метою реабілітаційних втручань, спрямованих на відновлення та, у разі неможливості відновлення, компенсацію втрачених фізичних функцій, покращення психологічного здоров’я та якості життя людини.
З 2014 року в Україні призначення ДЗР для військовослужбовців та інших категорій осіб, зазначених в статті 4 Закону України «Про реабілітацію осіб з інвалідністю в Україні», відбувається на підставі висновків військово-лікарських комісій, а з 2022 року – для цивільних осіб на підставі висновків лікарсько-контрольних комісій медичних закладів, незалежно від встановлення їм інвалідності.
Після визначення необхідності застосування ДЗР працює наступний алгоритм їх отримання:
- якщо пацієнту потрібні ДЗР для короткотривалого користування, під час надання реабілітаційної допомоги в стаціонарних умовах, – він має отримати ці засоби у реабілітаційному відділенні. Відділення, своєю чергою, зобов’язано забезпечити їх наявність відповідно до умов контрактування з Національною службою здоровʼя України;
- у майбутньому індивідуальні ортези із термопластичних пластмас, які потрібні для позиціювання верхніх кінцівок, будуть виготовлятись ерготерапевтами, які пройшли відповідне навчання, в ортезних майстернях кабінетів асистивних технологій;
- якщо пацієнту необхідні протези, то після визначення необхідного виду (комплектації) протезу мультидисциплінарною реабілітаційною командою спільно із пацієнтом – він може самостійно обрати підприємство, що займатиметься їх виготовленням. При цьому протезиста-ортезиста, який долучиться до складу мультидисциплінарної реабілітаційної команди, надає протезне підприємство або протезист, який працює в медичному закладі;
- аналогічний алгоритм застосовується для забезпечення пацієнтів ДЗР для довготривалого користування. Мова, зокрема, про крісла колісні, ортезні вироби тощо.
Для спрощення процесу надання інформації про необхідність забезпечення людини ДЗР та виділення фінансування для цього з боку структур соціального захисту до складу мультидисциплінарних реабілітаційних команд медичних закладів вперше в історії України буде введено соціального працівника. Відповідний пілотний проєкт вже запущено в 19 лікарнях, в яких працюють сучасні мультидисциплінарні реабілітаційні команди.
Зверніть увагу, що лікар фізичної та реабілітаційної медицини зобов’язаний надати вам інформацію про всіх виробників допоміжних засобів реабілітації чи протезистів-ортезистів, з якими в медзакладу укладено відповідні договори. Всі послуги та обладнання надаються пацієнтам безоплатно.
Навіщо потрібні допоміжні засоби реабілітації?
ДЗР не відновлюють втрачені внаслідок хвороби чи травм навички людини. Вони змінюють середовище навколо людини або допомагають виконати бажану дію попри незворотні або довготривалі анатомічні чи інші зміни. Тобто застосування допоміжних засобів реабілітації передбачає компенсацію, а не відновлення. Простою мовою: якщо ми кажемо про ампутацію, то слід розуміти, що втрачену кінцівку – не повернути. Натомість можна повернути такому пацієнту можливість ходити, бігати, жити звичайним життям із використанням допоміжного засобу реабілітації.
Доступність та застосування допоміжних засобів реабілітації є частиною безбарʼєрного середовища, яке держава продовжує будувати в Україні.
На який період надаються ДЗР та що робити, якщо засіб зламався?
Тривалість використання допоміжного засобу реабілітації залежить від двох факторів:
- потреби, визначені під час проведення первинного реабілітаційного обстеження;
- зміни стану функціонування особи, що визначається під час проведення чергового етапного реабілітаційного обстеження.
В разі виявлення неналежного технічного стану допоміжного засобу реабілітації він повинен бути замінений у найкоротший строк на аналогічний, якщо потреба у його використанні зберігається.
Важливо! Медзаклад зобов’язаний надати протезисту-ортезисту облаштоване приміщення для реабілітаційних сесій з пацієнтом. Мова про: огляд кукси, зняття замірів, підбір допоміжних засобів реабілітації, навчання користування тощо. Всі відповідні послуги повністю покриваються з державного бюджету та надаються пацієнтам безоплатно.